
打生長激素能長高嗎?生長激素分泌時間怎麼掌握?黃世綱醫師教你:3種孩子需要生長激素治療!
生長激素是孩子長高的關鍵,但長得矮不代表一定要打針。真正需要考慮生長激素治療的,多半是生長激素缺乏、特發性身材矮小,或出生過輕身高始終追不上同齡。本文會整理生長激素的作用、分泌時間、治療時機與風險,幫你判斷孩子適不適合用藥。
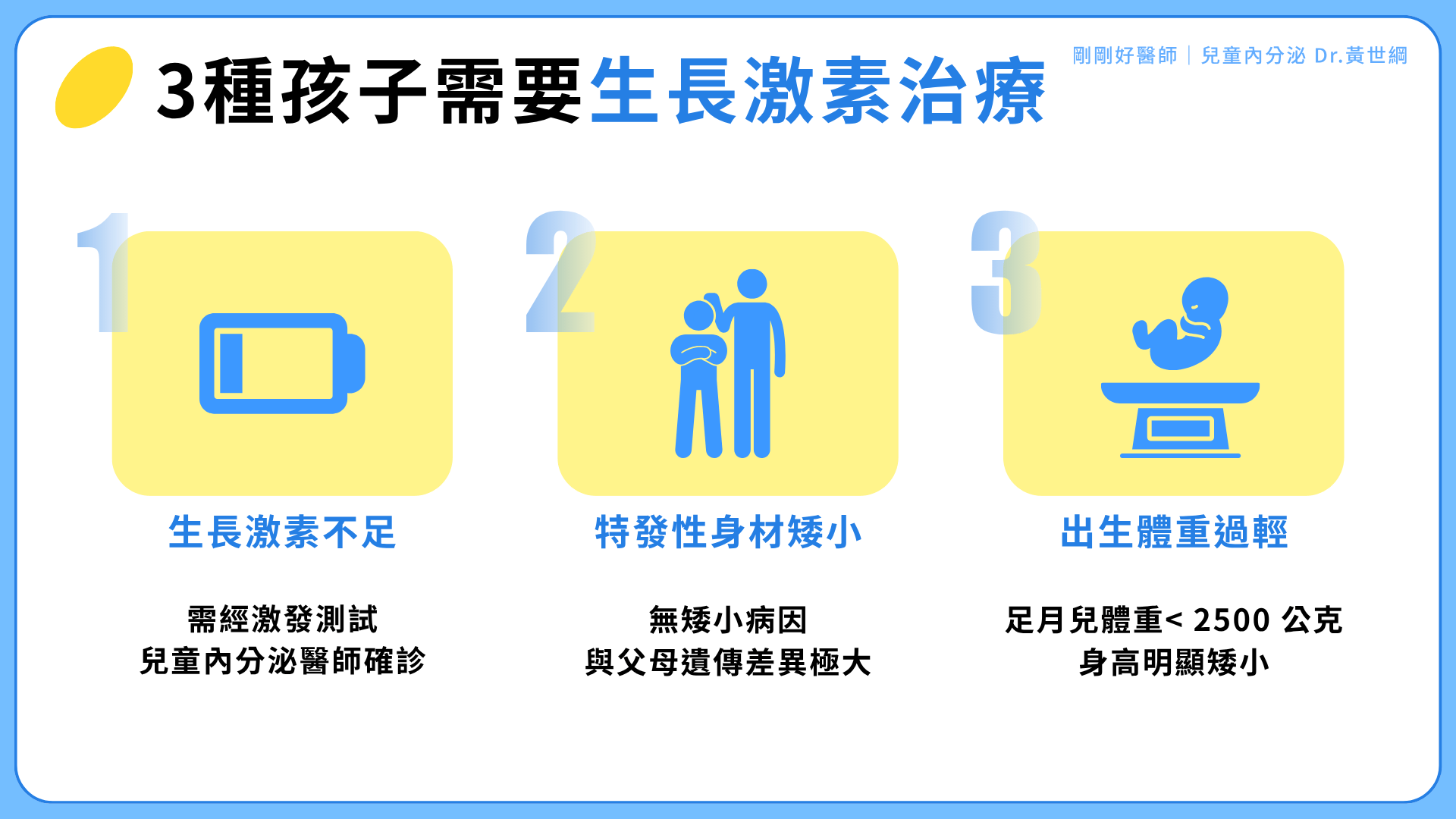
3種孩子需要生長激素治療
當孩子長得矮,爸媽難免會著急,急著尋找各種幫助孩子長高的方法,大家最好奇的就是:「是不是生長激素出了問題?需要打生長激素嗎?」
以下三種情況,打生長激素確實能幫孩子多長高一點:
- 生長激素分泌不足
Growth Hormone Deficiency(GHD) - 特發性身材矮小(查不出原因但身高始終偏低)
Idiopathic Short Stature(ISS) - 出生體重過輕,身高長期無法追上同齡
Small For Gestational Age Without Catch Up Growth(SGA)
以上這三種狀況,不僅是國際上公認可以使用生長激素的條件(符合用藥適應症),在我擔任兒童內分泌科主治醫師的執業經驗中,符合上述狀況的孩子,若使用了生長激素,通常身高上都有相當不錯的成效。
其實,這些孩子不一定有影響健康的疾病,但卻怎麼樣都長不高,身高往往低於第3百分位,有些甚至遠低於同齡的孩子,即使能沿著生長曲線成長,卻難以發揮遺傳自父母的身高潛力。
在這三種情況中,考量到身材過矮可能對孩子心理造成壓力,美國 FDA 也確實核准可以由兒童內分泌科醫師使用「生長激素」來協助這些孩子成長。
但是,身為兒童內分泌科醫師,我想跟螢幕前的你分享的是:生長激素並不只是一種「藥物」,對多數孩子來說,生長激素是身體自然分泌的,在晚上熟睡時便會大量產生,不一定需要打針、打生長激素,就能靠自己的力量順利長高。
此外,生長激素不只影響身高,它還會刺激肌肉合成、脂肪分解、細胞修復,還可能與孩子的食慾與免疫力有關!
這篇文章將從實證醫學出發,依照我在臨床上累積的經驗,完整與你分享「生長激素的作用」、「分泌時間」、「什麼時候該打生長激素」、到「常見的副作用與迷思」。讓你一次了解這個孩子成長中最重要的關鍵角色──生長激素(Growth Hormone)。
生長激素是什麼?為什麼對長高這麼重要?
我常常聽到,爸爸媽媽誤以為補蓋就能長高!其實,讓孩子抽高的關鍵,不是鈣,而是生長激素!
生長激素(HGH, Human Growth Hormone)是由腦部「腦下垂體」所分泌的荷爾蒙,生長激素的成分是蛋白質,由 191 個胺基酸組成,是讓孩子長高的關鍵激素,也是孩子「身體成長的大總管」,負責指揮骨骼延長、身高增加、細胞修復與代謝平衡,簡單來說,就像是身體的「長高開關」。
當生長激素分泌到血液中,會流經肝臟,進而刺激肝臟製造出「生長因子(IGF-1, Growth Factor)」,這個生長因子會與生長激素一起作用在骨頭末端的「生長板」,也就是掌管孩子長高的地方,促使骨骼延長、身高增長。

因此,當孩子生長激素分泌不足,身高成長的速度可能變慢,甚至停滯不前,最終導致身材明顯矮小。
生長激素,就是孩子長高的起點,像是一位建築師,一步步幫孩子把「身高」蓋起來。
孩子青春期時,生長激素分泌會達到高峰,讓孩子的身高快速抽長;隨著年齡增加,成年後,生長激素分泌量會逐漸減少。這也是為什麼青春期是長高的黃金期,而生長激素就是那位幕後的大功臣。
生長激素的功能有哪些?不只長高這麼簡單!
很多家長以為生長激素的作用只有「讓孩子長高」,但它在孩子的成長過程中,扮演的角色其實更多元。從骨骼、肌肉到免疫與代謝,通通都與它有密切關聯!
以下是生長激素在孩子體內的重要功能:
-
幫助孩子長高
生長激素最直接的作用,就是刺激骨頭生長板活化,促進骨骼延長,讓孩子的身高穩定增加。 -
增加肌肉
生長激素能促進蛋白質與肌肉的合成,讓孩子長得更結實有力,也有助於運動與體育活動的表現。 -
減少脂肪
生長激素能促進脂肪分解、抑制脂肪合成,有助於預防肥胖,幫助孩子維持健康的體態與體重。 -
穩定代謝功能
生長激素參與三大營養素的代謝(糖類、脂肪、蛋白質),影響孩子的基礎代謝與能量使用效率,讓他們比較有精神、不容易累。 -
調節食慾
在腦部中樞,生長激素能刺激食慾,讓孩子更願意吃,也吃得下肚,對偏食或體重過輕的孩子也有幫助。
這些作用彼此環環相扣,生長激素不只是讓孩子「長高」,更是讓孩子「長得好、長得健康」的幕後推手。

生長激素分泌時間是幾點?掌握黃金時段讓孩子自然抽高!
你也聽說過:「小孩要早點睡才會長高」嗎?
這是真的!生長激素的分泌高峰就藏在夜晚的睡眠中。
研究發現,生長激素分泌時間主要集中在晚上 10 點到凌晨 2 點之間,這段時間是生長激素分泌的「黃金高峰期」,尤其是在孩子進入深層睡眠時,分泌最為旺盛。
若孩子能在晚上 10 點前上床、11 點前熟睡,就能抓住這段關鍵時間,促進生長激素大量分泌。
另外,孩子在費力運動10分鐘後,生長激素也會出現短暫的分泌高峰,這是家長常忽略的第二個黃金時間。
生長激素是「脈衝式分泌」,把握每一波才能長得好
一般孩子的生長激素是一波波分批分泌的,24 小時內約有 6~10 次,就像海浪一樣,一波接著一波。每一波的分泌,其實都是孩子「長高、長壯」的機會。
這些波峰當中,最強的一波,總是出現在夜晚熟睡的那段時間。
那麼,早上也是生長激素分泌的時間嗎?答案是肯定的,只是白天時生長激素分泌的量不多。
為什麼要「熟睡」?如同寶藏藏在深海裡
我們可以把生長激素想像成藏在海底的寶藏,孩子熟睡的每一段深層睡眠,就是一次潛水下去撈寶的機會。
越早睡,潛水員潛得次數越多;睡得熟,潛得深,也就能撈得更多。
從孩子躺上床,到真正進入深層睡眠,大約需要20到40分鐘,因此「早睡」的意義,不只是時間點早,更是為了確保足夠的深層睡眠時間。
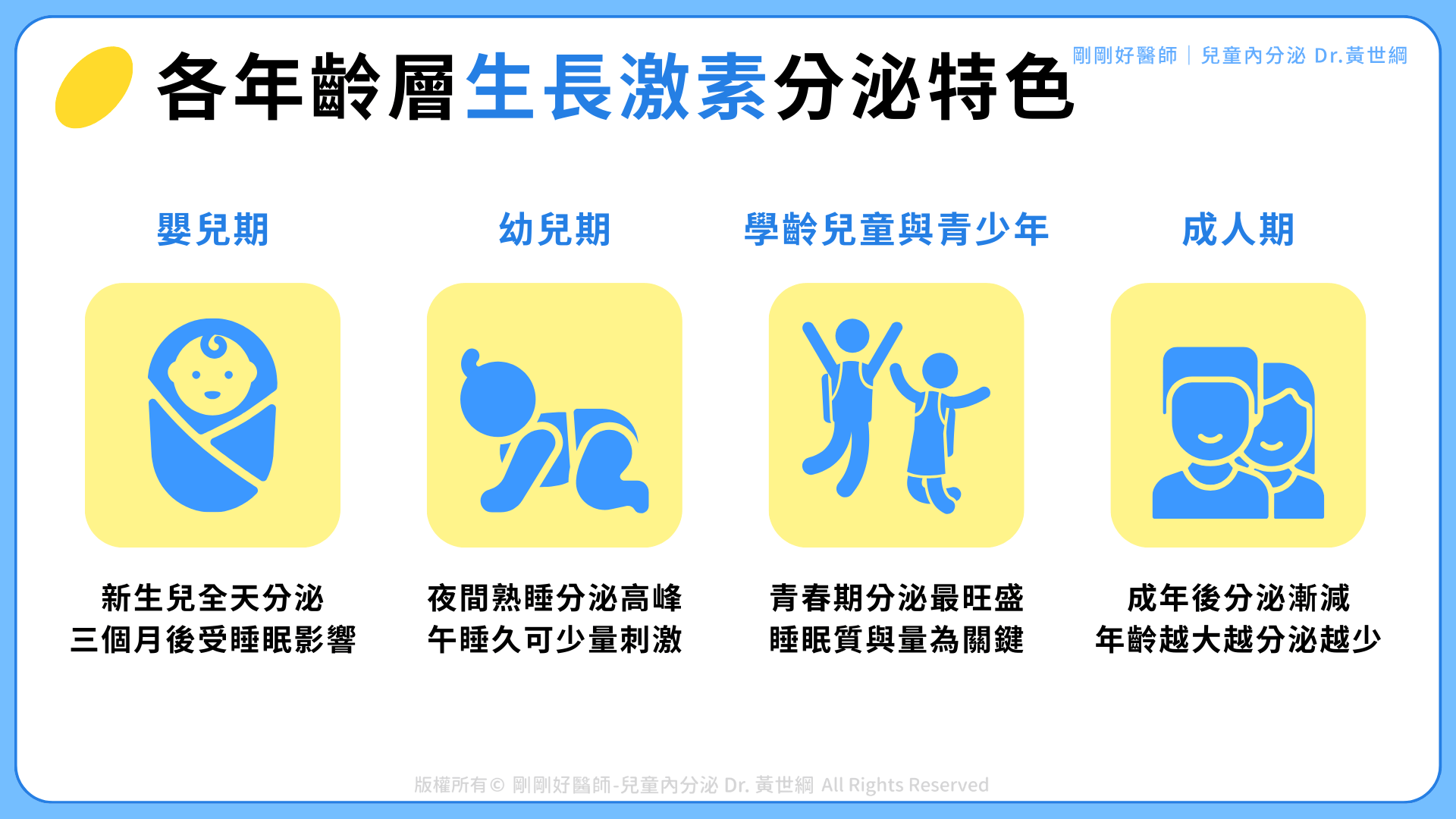
不同年齡層的生長激素分泌特色
根據年齡不同,生長激素的分泌模式也有所差異:
-
嬰兒期:
剛出生的孩子幾乎全天候分泌生長激素,白天跟晚上分泌的生長激素一樣多,尚未形成晝夜節律。 3 個月內的嬰兒,餵食是刺激生長激素分泌的主要因素; 3 個月後,睡眠才開始發揮影響力。 -
幼兒期:
孩子在夜間熟睡會出現生長激素分泌高峰。若午睡超過 1 小時以上,也有機會進入深層睡眠,刺激生長激素少量分泌。 -
學齡兒童與青少年:
進入青春期後,生長激素進入「分泌最旺盛」的階段,夜間睡眠品質與長度將直接影響分泌量。 -
成人期:
進入成年後,夜間分泌量逐漸減少,年齡越大分泌越低。
哪些生活習慣會干擾生長激素的分泌?
- 睡前吃太飽,導致血糖過高
- 熬夜、晚睡
- 睡眠時間太短或淺眠
- 缺乏規律運動
這些壞習慣會破壞生長激素的分泌節律,減少原本該有的高峰,可能會錯過原本可以長高的機會。
生長激素分泌到幾歲?
一般來說,生長激素的自然高峰期落在青春期的 10~16 歲之間,之後會逐漸下降。因此,青春期前後正是長高的關鍵時期。
只要把握這段黃金時期,我們就能幫孩子走在自己的生長節奏上,不急不躁,穩穩抽高。
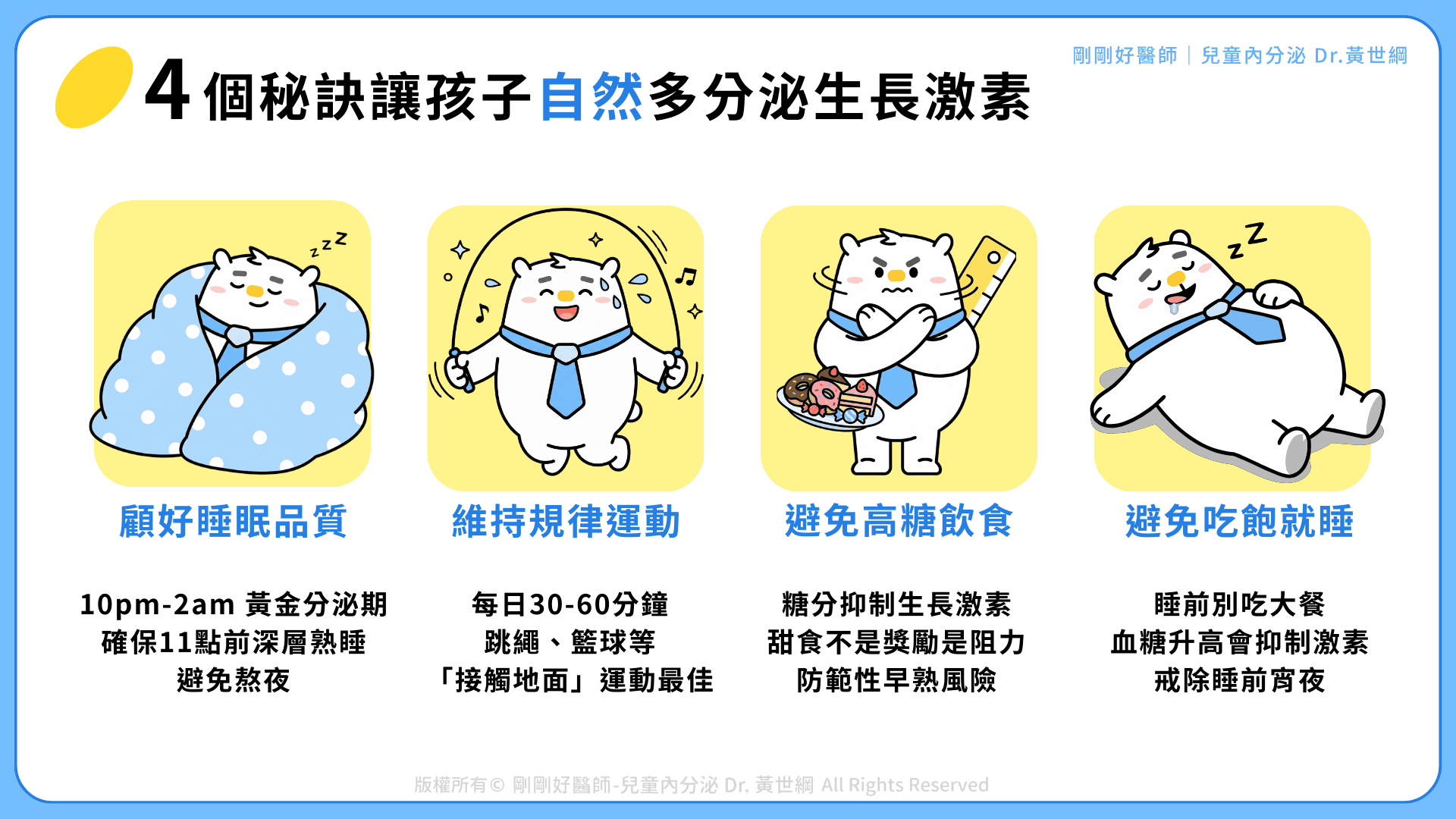
讓孩子自然多分泌生長激素的4大秘訣
生長激素不一定要靠打針,掌握生長激素自然分泌的節奏,就能幫助孩子健康長高、發揮最大成長潛力。以下4個生活習慣,是爸媽每天都能陪孩子一起做到的,不僅幫助「刺激生長激素分泌」,也能讓孩子把握每一次長高的機會。
-
顧好睡眠品質:
早睡、熟睡,才抓得到黃金成長期 如前所述,晚上 10 點到凌晨 2 點,是生長激素的黃金分泌期,而這段時間的效果,取決於孩子是否已進入深層熟睡。如果孩子能在晚上 10 點上床,通常能在晚上11點前進入熟睡期,就可以完整把握這波關鍵的分泌高峰。反之,熬夜、淺眠、夜醒頻繁,都會嚴重減少生長激素的釋放。幫助孩子養成穩定作息、關掉 3C 遠離藍光、營造安靜舒適的睡眠環境,就是讓他自然長高的第一步。 -
維持規律運動:
每天動一動,勝過吃補品! 說到刺激生長激素分泌,運動是最天然也最有效的方式之一。特別是會讓心跳加快、氣喘吁吁、而且有「接觸地面」的運動,像是跳繩、籃球、桌球、慢跑等,都非常適合孩子。建議孩子每天運動 30~60 分鐘,讓心跳明顯加速,才能確實達到效果。長期有運動習慣的孩子,生長激素不僅在運動後短暫上升,整體平均的濃度也會明顯高於久坐不動的孩子。 -
避免高糖飲食:
甜食不是獎勵,而是長高的阻力 甜食和含糖飲料,除了會讓孩子變胖,還會直接抑制生長激素分泌。研究發現:只要攝取75克糖(約一杯全糖珍珠奶茶的含糖量),就能讓原本的正常分泌生長激素完全被抑制。此外,高糖加上高脂飲食還會增加性早熟的風險,導致骨齡提前成熟、生長板提早閉合,反而讓孩子長不高。少吃甜點與含糖飲料,比買什麼保健品都更重要。要孩子長高,先從飲食開始調整! -
避免吃飽就睡、熬夜晚睡:
吃太飽會讓血糖升高、胰島素分泌增加,若馬上就睡覺便會抑制夜間生長激素的分泌。此外,若孩子總是拖到很晚才睡,進入深層睡眠的時間延後,也會讓生長激素的分泌次數變少。睡前 2 小時避免吃大餐,若能維持空腹半小時後再入睡更好。
孩子要長得高,不是靠補品,也不一定要打針,而是靠日復一日的好習慣。 睡眠、運動、飲食、作息,這些看似簡單的日常,其實正是刺激生長激素分泌、讓孩子自然長高的關鍵。

哪些孩子需要打生長激素?這5種情況請家長儘早評估!
「我家孩子一年才長3公分,會不會是生長激素不足?」這是門診中家長常見的疑問。
事實上,孩子長得慢,不一定就是生病,但若出現以下這些情況,就建議盡早找兒童內分泌科醫師評估,是否可能有生長激素分泌不足的問題:
需要懷疑生長激素缺乏的5個訊號:
-
身高落在第3百分位以下(低於同齡大多數孩子)
-
青春期前,每年長不到4公分(成長速度明顯變慢)
-
骨齡落後實際年齡2年以上(須照手部X光判讀)
-
生長曲線持續往下掉,身高排名越來越低
-
出生體重過輕(足月但體重小於2500公克)且目和同儕的身高落差很大
即使醫師一開始不建議馬上施打生長激素,但只要符合以上條件,都應該定期回診追蹤,才能把握最適合治療的黃金時機。
生長激素缺乏症(GHD)雖然不常見,但越早診斷效果越好
其實,真正符合「生長激素缺乏症」(GHD, Growth Hormone Deficiency)診斷的孩子並不多,大約每 4000~10000 人中才有1人。但一旦確診,越早開始治療、效果越顯著。有些孩子第一年就能長高 8~12 公分,有機會快速拉近與同齡孩子的差距。
有些孩子雖未確診生長激素不足,也能使用生長激素
除了GHD之外,還有兩種情況在國際上也被認可能使用生長激素來達到合理身高:
- 特發性身材矮小(ISS):做了所有檢查仍找不到原因,但身高始終低於第3百分位
- 出生體重過輕胎兒小於妊娠年齡(SGA):足月出生但體重偏低,長期未「追上」同齡孩子,與父母身高差距太大
這些孩子看起來好像沒什麼問題,但事實上可能無法充分發揮遺傳潛能,也可以在醫師評估後考慮介入治療。
孩子長得慢,不一定就是缺生長激素
有時孩子長得慢,其實是因為其他原因,如:
- 甲狀腺功能低下
- 慢性疾病(氣喘、腎臟疾病等)
- 營養不良
- 體質性生長延遲(俗稱「晚熟型」)
是否需要打生長激素,一定要經過專業醫師的完整評估,才能幫孩子在成長路上走對方向,避免過度治療,也避免錯過黃金治療期。
生長激素怎麼評估與使用?治療流程、費用與時機一次整理
當孩子一年長不到4公分,身高總是班上最矮,即使已經讓兒童內分泌科醫師追蹤了一段時間,許多家長會好奇,身高遲遲沒有起色:「是不是該打生長激素了呢?」
爸爸媽媽切記,使用生長激素,不能只靠一時衝動,更不是看到長不高就立刻能打。評估、診斷、治療與追蹤,是一個需要嚴謹醫療判斷的過程。以下從臨床檢查方式、治療時機、費用到健保申請、自費價格,一次幫各位爸爸媽媽整理清楚:
步驟1:哪些孩子需要接受生長激素評估?
不是所有長得慢的孩子都需要打針,只有當孩子符合以下條件,才會建議進一步做檢查:
- 身高低於第3百分位
- 一年內長不到4公分
- 骨齡落後實際年齡2年以上
- 排除營養不良、慢性疾病、遺傳性矮小等其他原因
這時兒童內分泌科醫師會建議安排「生長激素激發測試」(Growth Hormone Stimulation Test),評估孩子腦下垂體在接受特定刺激時,是否能自然分泌出生長激素。
如果測驗中生長激素的分泌濃度低於標準(hGH < 7-10 ng/mL),可診斷為「生長激素缺乏症」(GHD, Growth Hormone Deficiency),表示孩子的身高問題與生長激素分泌不足有關。
步驟2:確認診斷後,才能開始治療
若經檢查證實為生長激素缺乏症,且生長曲線持續偏低,就可以考慮使用「重組型人生長激素(rhGH)」來進行治療。
此外,還有以下兩種情況也可能需要使用生長激素治療:
-
特發性身材矮小:雖未確診為生長激素缺乏症,但身高明顯偏矮,且長期無法追上父母給予的遺傳身高百分位。
-
出生體重過輕且身材矮小:如足月出生但體重小於2500公克(SGA),成長曲線落後,則可能考慮自費使用生長激素治療。
這些孩子若經醫師詳細評估後符合條件,也可考慮治療。
步驟3:生長板閉合前,是治療的黃金時期
很多家長會問:「生長板閉合之後還能打生長激素嗎?」
答案是:生長板一旦閉合,身高幾乎就無法再增加了。此時再施打生長激素,效果有限,若在非專科醫師的建議下冒然用藥,還可能出現副作用(如肢端肥大、胰島素阻抗等)。
-
女孩建議在骨齡未滿14歲前開始治療
-
男孩則以骨齡16歲以前介入最有效
然而,這兩個數字其實已是「最後限期」。臨床上,生長激素的最佳介入時間,往往是在小學階段就開始追蹤與討論。
個人建議:若孩子身高偏矮,且追蹤半年到一年仍無明顯進步,建議家長與兒童內分泌科醫師及早討論是否符合FDA規範的適應症,及早與醫師討論藥物是否對孩子有幫助,別等到骨齡接近閉合才開始考慮,錯過黃金期,成效將大打折扣。
步驟4:施打方式與頻率說明
目前使用生長激素的標準方式為「每日皮下注射一次」,建議於睡前施打,以配合夜間生長激素自然分泌的節奏,效果最好。
現在也有新一代的「長效型生長激素」,只需每週施打一次,對於怕打頻繁針或配合度不高的孩子是一種選項,但需與醫師討論是否適合。
不論是哪一種劑型,目前多採用筆型注射器,針頭極細,幾乎沒有痛感,操作簡便,家長與孩子通常都能很快適應。
步驟5:生長激素價格與健保給付怎麼算?
這是許多爸爸媽媽最關心的部分,生長激素的價格並不便宜,用藥之前務必要與醫師仔細討論。
若為自費:
- 以一位 30 公斤的小學生來說,每年的藥物費用約 35萬~45萬元,視藥品品牌、用藥劑量、造成孩子矮小的因素而定。生長激素缺乏(GHD)與出生時體重過輕導致的矮小(SGA),其需要的劑量也不同,藥費也不同。通常單純生長激素不足的治療費用最便宜,特發性身材矮小與出生時體重輕未追趕上,需要使用較高的劑量,治療費用也較昂貴。
- 若孩子確診為生長激素缺乏,且需要自費用藥,每年大約費用為「0.85 x 孩子體重(kg) 萬元」
- 一支生長激素的價格,依廠牌不同,大約為 7000-13000元。
- 2-3年的生長激素療程,可能需花費近百萬元
若為健保給付:
- 健保目前僅提供有限度的補助,適用疾病包括:生長激素缺乏症(GHD)、SHOX 基因缺損(SHOX Gene Deficiency)、透納氏症(Turner Syndrome)
- 僅給付患者使用最低的劑量,且補助條件嚴苛
- 需符合以下條件:骨齡落後兩年以上、成長速度遲緩 < 4 cm/年;身高百分位低於第3百分位
- 若診斷為生長激素不足,須藉由生長激素激發測試確診
- 每年需重新審核是否補助,用藥後身高有大幅進步才有機會持續補助
打生長激素可以長高嗎?成效有多明顯?
生長激素治療的成效,依孩子接受治療的年齡、骨齡狀況、生長激素缺乏的嚴重程度不同而有差異
- 第一年的長高效果最明顯,一年可長高 8~12公分
- 後續會趨於穩定,但整體仍能大幅拉近與同齡孩子的差距
- 越早介入、骨齡落後越多、缺乏程度越明確,長高幅度就越大
生長激素治療雖非每個孩子都需要,但若孩子真的有明確的分泌不足或符合其他適應症,及早開始評估與治療,通常能大幅補足成長差距。下一段,我們將談談家長最擔心的問題——生長激素有沒有副作用?打針會不會有風險?請繼續看下去。
生長激素有副作用嗎?破解爸媽最在意的疑問與風險
在考慮生長激素治療時,爸爸媽媽最擔心的就是:「生長激素會不會有副作用?會不會傷到身體?」
這樣的擔憂很合理,畢竟要讓孩子每天打針,而且長期使用,爸爸媽媽希望的不只是「長高有效」,更希望「過程安全」。
其實,藥用的生長激素成分和人體自然分泌的生長激素是一樣的,是人體原本就會分泌的荷爾蒙,現代生長激素藥物是以基因重組的技術製成,在結構上與人體天然生長激素相同。
如果是符合用藥條件,並由有經驗的兒童內分泌專科醫師評估、追蹤、調整劑量,整體來說是相當安全的。
以下我整理了幾個家長常問的問題,一一為大家說明:
-
生長激素有哪些常見副作用?
生長激素雖然是體內本來就存在的激素,但在額外補充的初期,有些孩子可能會出現短暫的不適。最常見的副作用包括:- 注射部位輕微紅腫或痠痛
- 頭痛
- 關節或肌肉痠痛
- 體液滯留(手腳腫脹)
這些副作用大多相當輕微,而且可逆,通常出現在治療初期,等孩子的身體適應後,往往就會自然改善。
罕見但嚴重的副作用與風險包括以下幾點:
- 顱內壓升高(良性顱內高血壓):會有持續性頭痛、視力改變、噁心或嘔吐等症狀
- 股骨頭生長板滑脫(髖關節問題):若孩子抱怨走路時大腿根部疼痛,這類狀況在肥胖或快速長高的孩子中較常見,需要特別注意,並請醫師評估
- 脊椎側彎加劇:若先前存在脊椎側彎問題未確實診治,可能導致症狀加劇
- 注射部位輕微紅腫或痠痛
-
生長激素會不會增加糖尿病或癌症的風險?
根據目前的大型研究顯示:在一般的孩子身上,「不會」增加糖尿病或癌症的風險。尤其是在兒童內分泌科醫師持續監測,且依照規範的劑量合理使用的情況下,更不會因此增加疾病風險
但是,如果孩子本身有糖尿病家族史,或有肥胖、胰島素阻抗等問題,醫師在療程中,便會密切追蹤相關指標。
其實,像生長激素這類需要長期使用的藥物,藥廠在藥物上市後都會持續監測接受治療的孩子是否有異狀,多項大型的「上市後研究」(Post-Market Surveillance),收集了上萬名接受生長激素治療的兒童,在健康的孩子身上,並沒有發現糖尿病與癌症風險增加。
不過,若孩子本身肥胖,家族又有第2型糖尿病的體質,則有可能增加孩子罹患糖尿病的風險。
此外,若孩子曾經罹患過任何一種癌症,則有可能增加孩子罹患「另一種」癌症的機率。
所以,在使用生長激素上,務必找到「兒童內分泌科」醫師做療程的規劃、劑量的調整與風險的評估和監測。治療期間,醫師也會定期抽血檢查生長因子濃度、血糖等數值,確保用藥的安全性。
簡而言之,世界各國數近半世紀以來的追蹤資料顯示,接受生長激素治療的兒童,其成年後健康狀況與一般人沒有明顯差異。
-
是不是打越久、長越快才代表效果好?
不一定。生長激素的目標,是「幫助孩子穩定長高」,而不是「追求速度比別人快」。通常第一年效果最明顯,但後續的成長速度,也要搭配孩子的體質、營養、作息與運動習慣一起觀察。醫師會根據孩子的反應調整劑量,目標是長得健康、自然,而不是一味衝高。
-
孩子會不會因為天天打針而感到壓力?
有些孩子一開始確實會害怕,但現在大多數的注射裝置都是筆型注射器,使用極細針頭,幾乎沒有疼痛感。很多家庭還會把「打針」當成每天的小挑戰、小任務,孩子一旦習慣之後,大多都能穩定配合。而且,當孩子看見自己真的長高了,自信心也會提升,對於參與學校活動、同儕互動也更有信心。這樣的心理成長,其實也是治療中很重要的一環。
生長激素治療 FAQ
Q:什麼是生長激素?
A:生長激素是由腦下垂體分泌的天然荷爾蒙,主要負責促進骨頭和肌肉的生長,是孩子長高不可或缺的重要角色。在夜晚熟睡時,特別是進入深層睡眠後分泌最旺盛。針對需要治療的孩子,每天睡前注射,就是要模擬身體自然的節奏,讓治療效果更貼近生理狀態。
Q:打生長激素針會不會有副作用?
A:目前臨床使用的生長激素,是利用基因工程技術製成,結構和人體自己產生的幾乎一模一樣。在醫師指示下,按時施打、定期追蹤,副作用是非常少見的。偶爾,有些孩子可能會有一點點頭痛、噁心或關節痠痛,多半是暫時的,不用太擔心。但如果孩子有持續不適,請務必告訴孩子的主治醫師,調整劑量或做進一步檢查。
Q:生長激素治療會持續多久呢?
A:這要看每位孩子的狀況而定,大多數的孩子治療時間會落在 2~5 年不等。過程中,醫師會依照孩子的生長速度、骨齡變化和檢查結果,調整用藥計畫,也會和家長討論治療的方向。每個孩子的目標不同,但不變的是,醫師會幫孩子爭取最適合他們的成長機會。
Q:只要打生長激素針就能長高嗎?
A:事情可沒有那麼簡單,打針雖然是治療的一部分,但如果孩子的作息亂了、睡眠不足、吃太少或太挑食,那麼療效可是會大打折扣喔!建議孩子要有良好的生活習慣:早睡早起、均衡飲食、每天運動,才能讓生長激素發揮最大的效益。
Q:生長激素打在哪裡比較不會痛?
A:每個孩子對疼痛的感受不同,打針的地方可以輪流更換,像是肚皮、大腿外側、手臂後側等,建議不要一直打在同一個部位,這樣可以減少紅腫或結節發生的機會,也比較不會痛。
Q:如果有一天忘了打怎麼辦?
A:爸爸媽媽不用太緊張,如果只是忘記一天,隔天睡前照常施打就好,不需要補打。這樣的情況偶爾發生,並不會太影響整體療效。
Q:生長激素怎麼保存?忘了冰還能用嗎?
A:多數廠牌的生長激素是需要冷藏的藥品,要放在2~8℃的冰箱冷藏室。如果不小心放在室溫下,建議儘快聯絡醫療單位,醫療人員會根據藥品的廠牌和性質,提供最正確的保存建議,確保安全與療效。
Q:出國旅遊時要怎麼攜帶生長激素?
A:建議使用行動冰袋或小型冰箱隨身攜帶,保持冷藏狀態。在出國前,也別忘了向主治醫師和醫療院所申請「診斷證明書」供海關查驗,搭飛機時記得將藥品放在隨身行李中,避免托運造成凍傷或破損。
Q:生病時還能打生長激素嗎?
A:因為醫療用的生長激素和人體自己分泌的一樣,通常不會與其他藥物衝突。如果孩子只是輕微感冒或發燒,大多仍可以施打。不過,如果正在服用其他藥物,或病況較嚴重,建議先和醫師討論,再決定是否暫停。
Q:如果想停打生長激素,怎麼辦?
A:停止生長激素治療的時機,應該由專業醫師來評估。有些孩子骨齡還沒成熟,有繼續治療的空間;有些孩子可能已達到治療目標了。請不要自行停藥,務必要和主治醫師討論後,再做決定。
本文由兒童內分泌科黃世綱醫師撰寫。黃世綱醫師專精於兒童成長發育與骨齡分析,致力協助家長掌握孩子的身高體重與發育變化。更多醫師簡介
參考文獻
- Møller N, Jørgensen JO. Effects of growth hormone on glucose, lipid, and protein metabolism in human subjects. Endocr Rev. 2009;30(2):152–177.
- Grimberg A, DiVall SA, Polychronakos C, et al. Guidelines for growth hormone and insulin-like growth factor-I treatment in children and adolescents: growth hormone deficiency, idiopathic short stature, and primary IGF-I deficiency. Horm Res Paediatr. 2016;86(6):361–397.
- Collett-Solberg PF, Ambler G, Backeljauw PF, et al. Diagnosis, genetics, and therapy of short stature in children: a Growth Hormone Research Society international perspective. Horm Res Paediatr. 2019;92(1):1–14.
- Allen DB, Backeljauw P, Bidlingmaier M, et al. GH safety workshop position paper: a critical appraisal of recombinant human GH therapy in children and adults. Eur J Endocrinol. 2016;174(2):P1–9.
- Veldhuis JD, Bowers CY. Human GH pulsatility: an ensemble property regulated by age and gender. J Endocrinol Invest. 2003;26(9):799–813.
- Van Cauter E, Kerkhofs M, Caufriez A, et al. A quantitative estimation of growth hormone secretion in normal men: reproducibility and relation to sleep and time of day. J Clin Endocrinol Metab. 1992;74(6):1441–1450.
- Takahashi Y. The regulation of growth hormone secretion. J Endocrinol. 2022;254(3):R1–R13.
- Dror N, Pantanowitz M, Nemet D, Eliakim A. High-intensity interval exercise test stimulates growth hormone secretion in children. Growth Horm IGF Res. 2021;57–58:101388.
- Veldhuis JD, Iranmanesh A, Ho KK, et al. Dual defects in pulsatile growth hormone secretion and clearance subserve the hyposomatotropism of obesity in man. J Clin Endocrinol Metab. 1991;72(1):51–59.
- Loche S, Cappa M, Borrelli P, et al. Endocrine causes of short stature. Horm Res Paediatr. 2010;73(1):30–34.
- Ho KY, Veldhuis JD, Johnson ML, et al. Fasting enhances growth hormone secretion and amplifies the complex rhythms of growth hormone secretion in man. J Clin Invest. 1988;81(4):968–975.
- Eliakim A, Nemet D. Exercise, training, and the GH–IGF-I axis. Pediatr Endocrinol Rev. 2010;7(4):320–326.
- Iranmanesh A, Lizarralde G, Veldhuis JD. Pulsatile growth hormone release in man: effects of fasting, feeding, and glucose administration. J Clin Endocrinol Metab. 1989;69(5):707–712.
- Ahmed ML, Ong KK, Dunger DB. Childhood obesity and the timing of puberty. Trends Endocrinol Metab. 2009;20(5):237–242.
- Ranke MB. Diagnostic approach to short stature. Horm Res. 2006;65(Suppl 1):1–8.
- Hokken-Koelega AC, van der Steen M, Boguszewski MCS, et al. International consensus guideline for the management of short children born small for gestational age and early growth hormone treatment. Endocr Rev. 2023;44(2):bnad002.
- Savage MO, Burren CP, Rosenfeld RG. The continuum of growth hormone–IGF-I axis defects causing growth failure. Endocrinol Metab Clin North Am. 2007;36(4):725–742.
- Cianfarani S, Klett M, Baroncelli GI, et al. Diagnosis of GH deficiency in children: a challenging perspective. Horm Res Paediatr. 2021;94
- Guzzetti C, Ibba A, Incandela V, Loche S. Growth hormone therapy in non–growth hormone-deficient children. Children (Basel). 2025;12(1):3.
- Saenger P, Stagnaro-Green A, Hwang P. Long-acting growth hormone in 2022: a new era begins. Pediatr Investig. 2023;7(1):36–41.
- Sävendahl L, Cooke R, Tidblad A, et al. Safety and efficacy of pediatric growth hormone therapy: results from the full KIGS cohort. J Clin Endocrinol Metab. 2022;107(11):3287–3301.
- Grimberg A, DiVall SA, Polychronakos C, et al. Guidelines for growth hormone and insulin-like growth factor-I treatment in children and adolescents. Horm Res Paediatr. 2016;86(6):361–397.
- Cianfarani S, Klett M, Baroncelli GI, et al. Safety of pediatric recombinant growth hormone therapy: an overview and the need for long-term surveillance. Front Endocrinol (Lausanne). 2022;12:811846.
- Sävendahl L, Blankenstein O, Cianfarani S, et al. Long-term mortality and cancer incidence following childhood growth hormone treatment: findings from the SAGhE European cohort. J Clin Endocrinol Metab. 2021;106(8):e3252–e3263.
- Ranke MB, Lindberg A. Observations on growth hormone treatment of short children born small for gestational age: data from KIGS (Pfizer International Growth Database). J Clin Endocrinol Metab. 2010;95(3):1527–1535.
- Deal CL, Steelman J, Vlachopapadopoulou E, et al. Managing the child on growth hormone therapy: perspectives from the real world. J Clin Res Pediatr Endocrinol. 2020;12(3):220–227.




